Definition
Ein Reflux liegt vor, wenn Urin aus der Blase in den Harnleiter (Ureter) bzw. die Nieren zurückfließt. In der medizinischen Fachsprache wird häufig von vesikorenalem oder vesikoureterorenalem Reflux abgekürzt auch VUR gesprochen.
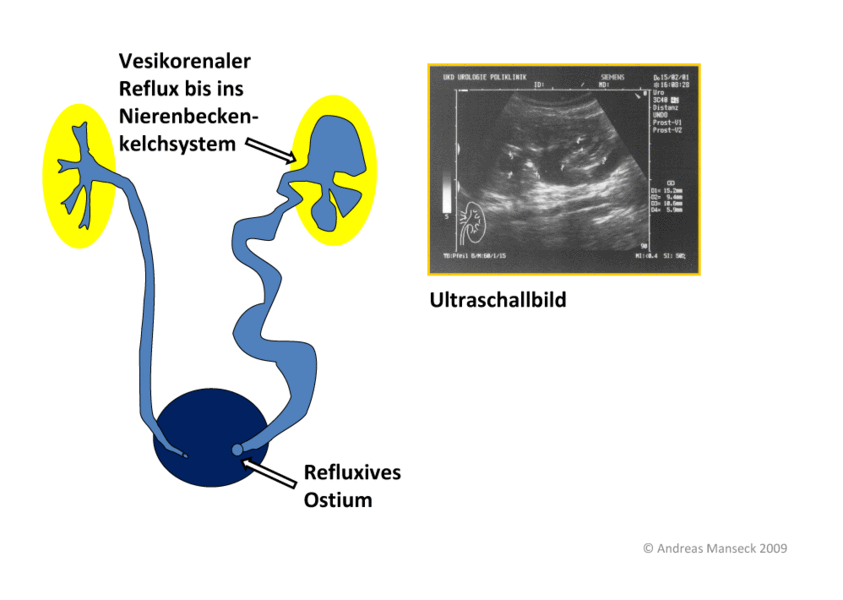
Vesikorenaler Reflux: Rückfluss von Urin von der Blase in die Niere mit daraus folgender Erweiterung des Nierenbeckens
Ursachen
Es wird zwischen einem angeborenen (primären) und einem erworbenen (sekundären) Reflux unterschieden.
Bei der angeborenen Variante verläuft der Harnleiter in einem zu kurzen Tunnel in der Blasenwand, sodass bei Druckerhöhung während der Urinentleerung die Harnleitermündung nicht wirksam durch die Blasenmuskeln verschlossen werden kann und Urin aus der Blase in Harnleiter bzw. Niere zurückfließt. Ein doppelt angelegter Harnleiter (Ureter duplex) als Fehlbildung in der Entwicklung geht häufig mit einem Reflux in einem oder beiden Systemen einher.
Ursachen für den erworbenen Reflux sind eine falsch erlernte Blasenentleerung (Detrusor-Sphinkter-Dyskoordination), angeborene Nervenerkrankungen (Spina bifida), Verengung der Harnröhre (Striktur, Harnröhrenklappen, Phimose), entzündliche Erkrankungen der Blase oder eine Beschädigung des Übergangs von der Blase zum Harnleiter durch eine operative Maßnahme (z.B. Harnleiterspiegelung mit Harnleiteraufdehnung).
Häufigkeit
Im Kindesalter beträgt bei klinisch unauffälligen Kindern die Häufigkeit eines Refluxes ca. 1 %, wobei diese bei Kindern mit wiederholten Harnwegsinfekten auf bis zu 50 % ansteigt. Im Säuglingsalter sind Mädchen und Jungen etwa gleich häufig betroffen.
Bis zum Erwachsenenalter heilen jährlich ca. 10 % und bis zum 18. Lebensjahr insgesamt ca. 99 % aller Refluxerkrankungen durch Ausreifung und Größenwachstum aus. Refluxerkrankungen bei Erwachsenen können auch erworben sein. Bei symptomatischen Patienten ohne Einschränkung der Nierenfunktion kann ein Reflux dann auch durch urologische Kontrolluntersuchungen überwacht werden. Bei symptomatischen Patienten, also wiederholten Infektionen des Harntrakts oder rezidivierenden Schmerzen oder zunehmend Funktionsverlust der Nieren ist die operative Behandlung zu prüfen.
Symptome
Es können sowohl spezifische Symptome (wiederholte Harnwegsinfektionen) schmerzhaftes Wasserlassen, Blutbeimengungen im Urin als auch unspezifische Symptome (Bauchschmerzen, Flankenschmerzen, Erbrechen, Fieber unklarer Ursache) auftreten.
Diagnostik
Zum Nachweis eines Refluxes werden eine Ultraschalluntersuchung (Sonographie) der Nieren und der Harnblase, eine Harnstrahlmessung, eine Röntgendurchleuchtung der Harnblase während des Wasserlassens (MCU-Miktionszystourethrogramm) und in besonderen Situationen eine Überprüfung der Nierenfunktion (Nierenfunktionsszintigraphie oder auch Isotopennephrogramm ING) eingesetzt. Bei ganz speziellen Fragestellungen kann zur Klärung der optimalen Behandlungsstrategie eine urodynamische Untersuchung (Blasendruckmessung) notwendig sein. Vor jeder operativen Therapie ist eine Blasenspiegelung (Zystoskopie: Beurteilung von Harnröhre, Harnblase und der Harnleitermündungsstelle) notwendig. Diese wird bei Kindern nahezu immer in Narkose und zumeist gemeinsam mit der geplanten operativen Behandlung durchgeführt. Im Rahmen dieser zystoskopischen Untersuchung kann auch ein sogenanntes „PIC Zystogramm“ vorgenommen werden, welches die Aufspülbarkeit der Harnleitermündung testet.
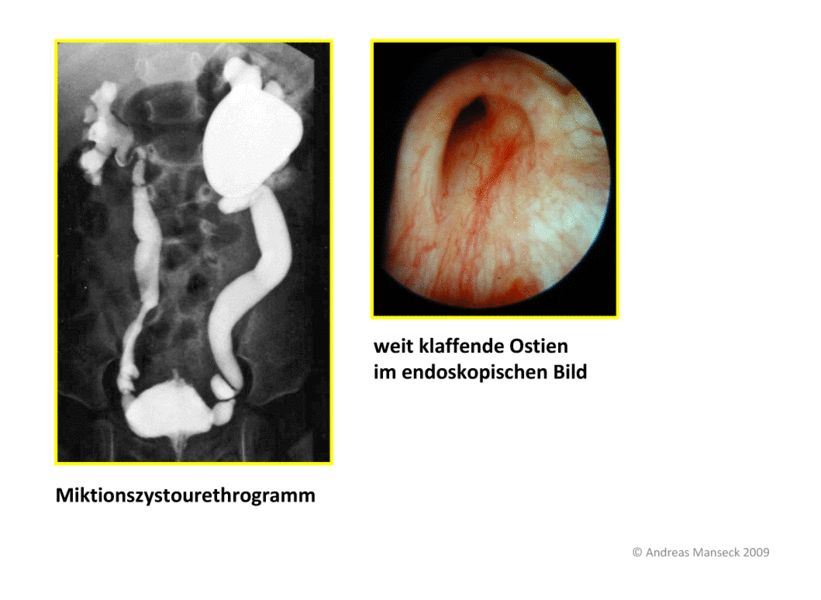
MCU mit massivem Reflux: links stärker ausgeprägt als rechts. Blasenspiegelungsbild mit erweiterter refluxiver Harnleitermüngung in die Blase.
Therapie
Die Folgen von nicht behandeltem Reflux können Narbenbildungen in der Niere, Nierenschrumpfung mit Funktionsverlust, ein schwer behandelbarer Bluthochdruck sowie die Notwendigkeit der Entfernung der kranken Niere und im Extremfall auch – wenn beide Nieren betroffen sind – die Blutwäsche (Dialyse) sein.
Deshalb ist eine adäquate Behandlung der Refluxerkrankung von großer Bedeutung. In Abhängigkeit vom Schweregrad des Refluxes und dem Alter des Kindes kann unterschiedlich verfahren werden.
Medikamentöse Behandlung (Dauerprophylaxe):
Bei geringeren Schweregraden (Grad I bis III = Rückfluss in Harnleiter und/oder in das Nierenbecken mit nur leichter Erweiterung des Nierenbeckenkelchsystems) und einem Alter deutlich unter fünf Jahren kann wegen einer hohen Selbstheilungsrate (Spontanremission) eine ausschließlich niedrig dosierte Antibiotikabehandlung in Erwägung gezogen werden. Wichtig sind dabei ausreichende Trinkmenge, regelmäßiger Toilettengang, Regulierung des Stuhlgangs und engmaschige Urinuntersuchungen. Die medikamentöse Behandlung, die früher häufig und langandauernd (z.B. über Jahre) vorgenommen wurde, wird heute jedoch nicht unbegrenzt fortgeführt, sondern vor allem bei Kleinkindern im ersten Lebensjahr eingesetzt und auf etwa 1 Jahr Dauer begrenzt. Bei älteren Kindern beträgt die Selbstheilungsrate nur noch etwa 10 % pro Jahr. Daher wird bei Kindern ab dem 3. Lebensjahr eher die operative Behandlung angeboten.
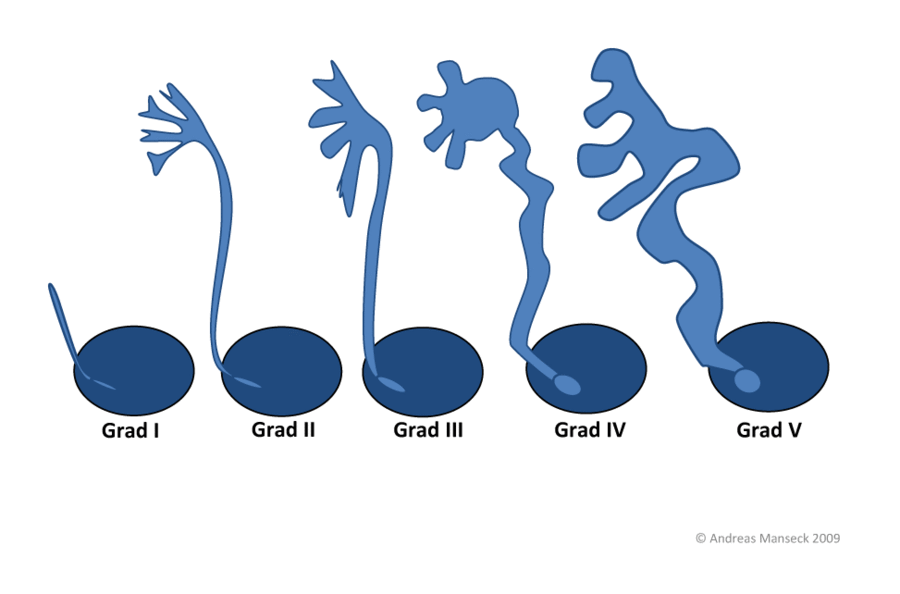
Vesikorenaler Reflux: Einteilung der Schweregrade
Operative Behandlung
Bei höhergradigen Refluxerkrankungen und häufig wiederkehrenden Harnwegsinfektionen sowie bei weiteren angeborenen Fehlbildungen (z.B. Doppelniere) besteht dagegen die Notwendigkeit einer operativen Korrektur. Ziel jeder operativen Korrektur ist die Beseitigung des Rückflusses von Urin aus der Harnblase in die Niere. Grundsätzlich stehen zwei verschiedene Techniken zur Verfügung.
Endoskopische Refluxkorrektur
Bei der endoskopischen Refluxkorrektur (endoskopische Antirefluxplastik) wird mittels einer Blasenspiegelung ein Medikament an speziellen Punkten (HIT, Double-HIT, STING) in die Blasenwand bzw. Harnleiterwand eingespritzt. Der Mündungsbereich des Harnleiters (Ostium) soll dadurch eingeengt und der Rückfluss beseitigt werden. Ein großer Vorteil dieser Behandlung ist die minimale Invasivität. Ein Nachteil ist die etwas geringere Erfolgsrate, die zu Wiederholungseingriffen führen kann und bei Versagen der endoskopischen Operation einen offenen oder laparoskopischen Eingriff erschweren kann. Dazu kommt, dass bei diesem Eingriff ein Medikament dauerhaft als Fremdkörper in die Blasenwand eingebracht wird. Langzeiterfahrungen im Verlauf bis ins hohe Erwachsenenalter sind bislang nur ungenügend verfügbar.
Antirefluxplastik nach Lich-Gregoir
Hierbei wird der Harnleiter über eine längere Strecke (3 – 4 cm) in die Blasenwand verlagert, so dass die Harnleitermündung beim Wasserlassen verschlossen wird und kein Urin in den Harnleiter und in die Nieren zurückfließen kann. Diese Operation kann offen oder auch laparoskopisch vorgenommen werden.
Harnleiter-Neueinpflanzung (Ureterreimplantation)
Bei dieser Operation wird der Harnleiter von der Harnblase abgetrennt und an einer neuen Stelle mit der Harnblase verbunden. Diese Einpflanzung wird so vorgenommen, dass kein erneuter Reflux entsteht.
Operative Behandlung:
Bei höhergradigen Refluxerkrankungen und häufig wiederkehrenden Harnwegsinfektionen sowie bei weiteren angeborenen Fehlbildungen (z. B. Doppelniere…) besteht dagegen die Notwendigkeit einer operativen Korrektur. Ziel jeder operativen Korrektur ist die Beseitigung des Rückflusses von Urin aus der Harnblase in die Niere. Grundsätzlich stehen zwei verschiedene Techniken zur Verfügung.
1. Die offene Operation:
Hierbei wird bei einem primären Reflux der Harnleiter über eine längere Strecke (drei bis vier cm) in die Blasenwand verlagert, so dass die Harnleitermündung beim Wasserlassen verschlossen wird und kein Urin in den Harnleiter/Nieren zurückfließen kann. Je nach Situation stehen verschiedene operative Techniken (z.B. Operation nach Lich-Gregoir, OP nach Politano-Leadbetter, OP nach Paquin) zur Verfügung, so dass für jeden Patienten eine individuell geplante Therapie möglich ist. Beim sekundären Reflux muss auch die Ursache des Refluxes beseitigt.
2. Die endoskopische Refluxkorrektur:
bei der endoskopischen Refluxkorrektur wird während der Blasenspiegelung ein Medikament (Dextranomer/Hyaluronsäurekopolymer, Dx/HA) unter den Harnleiter in die Blasenwand eingespritzt. Die Methode wird als sogenannte STING-Operation oder neuerdings mit besseren Ergebnissen als modifizierte STING-Operation nach Kirsch vorgenommen. Der Harnleiter wird dabei durch Unterpolsterung der Schleimhaut eingeengt und der Rückfluss damit beseitigt. Vorteil dieser Behandlung ist die minimale Invasivität. Von Nachteil sind jedoch die geringere Erfolgsrate, die zu Wiederholungseingriffen führen kann. Mit dem zweiten Eingriff können Erfolgsraten bis zu 90% erreicht werden. Allerdings sind bei Versagen der endoskopischen Operation aufwändigere offene Eingriffe erforderlich. Dazu kommt, dass bei diesem Eingriff ein Medikament dauerhaft als Fremdkörper in die Blasenwand eingebracht wird.